Диета при панкреатите у детей
У родителей часто возникает вопрос, какая диета при панкреатите требуется заболевшему ребенку? Рацион питания, который способствует улучшению состояния малыша, мало отличается от меню взрослого. Но есть свои особенности, которые нужно учитывать при кормлении детей.
Правила питания детей:
- еду и питье давать теплым, больше кормить измельченными блюдами, например, пюре;
- рацион питания должен содержать все компоненты, необходимые для нормального роста и развития;
- даже после снятия острого состояния необходимо обязательно придерживаться ограничений в питании;
- запретить детям пить газированные напитки;
- блюда фастфуда.
Если больному ребенку не исполнилось и 3 лет, то рекомендуется пищу протирать, измельчать. Следует убрать из питания любые цитрусовые, свежевыжатые соки. Не следует давать детям ягоды с небольшими семенами, грубой оболочкой. Свежие овощи давать не нужно.

Ребенок старше 3 лет посещает детские учебные заведения, контактирует со сверстниками. В первую очередь необходимо позаботиться о питании в школе и детском саду. Для этого поговорить с медицинским работником, поставить в известность учителя, воспитателя.
Сложнее всего оградить ребенка от газировок, чипсов и прочей опасной еды. При посещении дней рождения и детских праздников, следует позаботиться о том, чтобы ребенок не нарушил диету. Малышу нужно объяснять необходимость для него ограничения питания.
Рецепт баклажан
Баклажаны вполне можно использовать при болезнях поджелудочной железы. Чтобы сделать полезное блюдо, нужны качественные и свежие овощи. Они должны иметь насыщенный фиолетовый окрас и не содержать видимых признаков плесени, гнили или повреждений.
Стоит использовать овощи небольшого размера, которые отличаются плотной консистенцией. В старых плодах, которые неправильно хранились, присутствует много ядовитого компонента – соланина
Немаловажное значение имеет состояние плодоножки. Она должна быть твердой и зеленой
Баклажанные рулетики
Сделать рулеты из баклажанов можно с разными начинками – с мясом, рыбой, сыром и другими продуктами. Для этого нужно выполнить следующее:
- порезать овощи на пластинки;
- запечь до мягкости;
- сделать начинку – потушить помидоры с овощами, также можно положить фарш;
- поместить начинку на овощи и свернуть в рулет.
Баклажаны, фаршированные курицей
Это питательное блюдо. Есть его при панкреатите можно исключительно в период ремиссии. Для этого рецепта понадобится 3 средних баклажана, 100 г курицы и столько же риса. Также нужно взять несколько томатов, оливковое масло и лук.
Для приготовления фаршированных овощей нужно сделать следующее:
- порезать баклажаны вдоль;
- извлечь ложкой середину;
- сделать куриный фарш и смешать его с луком и рисом;
- потушить помидоры с луком для соуса;
- нафаршировать овощи курицей, выложить в сковороду и залить соусом;
- готовить на слабом огне 30 минут.
Рулет из баклажана
Для этого блюда овощи стоит порезать пластинками и запечь. Это нужно делать с одной стороны. После этого завернуть в пластинки разные начинки. Это может быть морковный салат, рыба или нежирное мясо.
Можно ли есть баклажаны при панкреатите
Употребление этих фиолетовых овощей при панкреатите разрешено только на стадии ремиссии. При обострении болезни такая пища категорически запрещена.
Врачи рекомендуют пациентам, перенесшим воспаление поджелудочной железы, постепенно возвращать в рацион блюда из баклажанов. Этот вкусный и полезный продукт включают в меню после окончательной реабилитации, когда наступит устойчивая ремиссия.

Химический состав
Баклажан, или паслен темноплодный, имеет богатый состав, делающий его полезным для здоровья. Мясистые плоды богаты макро– и микроэлементами (калием, фосфором, кальцием, серой, магнием, натрием, железом, цинком, йодом, селеном).
В продукте содержатся незаменимые и заменимые аминокислоты, ряд полифенолов, в частности хлорогеновая кислота.
В плодах, покрытых темной глянцевой кожурой, высоко содержание антоцианов — веществ, обладающих антиоксидантными, противовоспалительными, бактерицидными, спазмолитическими свойствами.
В составе паслена темноплодного много клетчатки, необходимой для нормального протекания пищеварительного процесса.
Баклажан — кладезь витаминов. Он богат:
- холином;
- аскорбиновой кислотой;
- никотиновой кислотой;
- ниацином;
- пиридоксином;
- токоферолом;
- рибофлавином;
- тиамином;
- каротином;
- фолиевой кислотой;
- филлохиноном;
- ретинолом.
Пищевая ценность
Баклажан — низкокалорийный продукт: 100 г овоща содержат всего 24 ккал.
В составе мясистых плодов:
- 5,5 г углеводов;
- 0,6 г белков;
- 0,2 г органических кислот;
- 0,1 г жиров.
Аргументы за и против
Несомненные преимущества овоща — его полезные для человека свойства и приятный вкус.
Однако фитонциды и алкалоиды, содержащиеся в баклажанах, способны усугубить воспалительный процесс при панкреатите. Если правильно приготовить плоды, их разрешено включать в рацион больного.
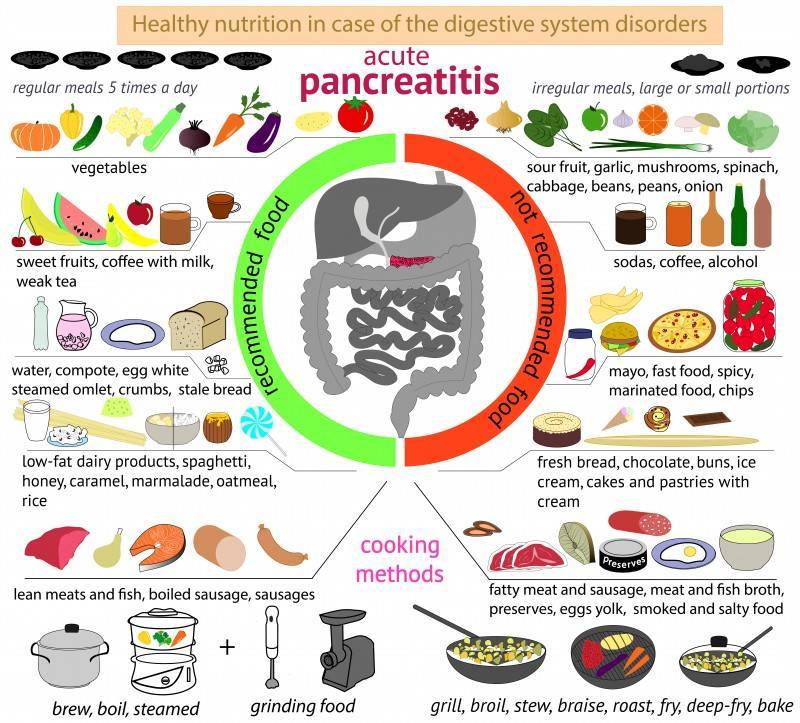
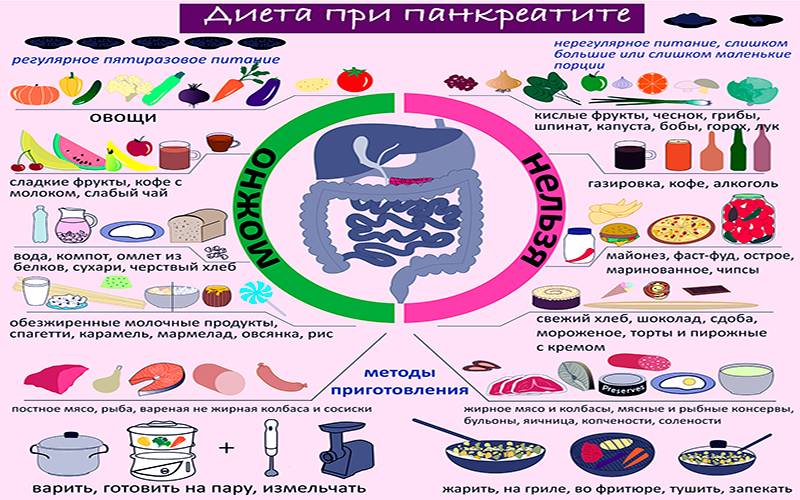
Как питаться при остром панкреатите
Острый панкреатит – опасный недуг, поэтому необходимы комплексные меры для улучшения состояния. Нужно помнить, что требования диеты обязательны, иначе такое состояние может привести к хирургическому вмешательству.
Допустимо употребление только жидкости. В это время можно пить не крепкий чай, готовить отвары из плодов шиповника, минералка подходит без газа.
Следующий этап — диета №5. Пища имеет низкую калорийность, запрещены соль, жир, которые способны спровоцировать новый приступ. Все блюда готовить жидкими. Подсаливать можно совсем немного.
Лучше всего при составлении меню, держать перед главами список полезных и вредных продуктов.
виды продуктов | разрешено | запрещено |
хлеб | сухарики 50 г; |
|
супы |
|
|
мясные блюда |
|
|
яйца |
| яйца вкрутую; |
жидкости |
| сладкие газированные; |
рыба | рыба нежирная; | рыба жирная; |
крупы |
|
|
сладости |
| кондитерские изделия; |
молочные продукты |
|
|
фрукты | яблоки, приготовленные в духовке; | остальные фрукты, ягоды; |
овощи |
|
|
Рекомендуем посмотреть видео о правилах питания при панкреатите:
Если не придерживаться строгих правил питания, то улучшения состояния больного не наступит.
Беременность и панкреатит
От хронического панкреатита страдает много женщин детородного возраста, поэтому к беременности и родам необходимо отнестись со всей ответственностью.
Проблемы возникают при острой форме заболевания или в момент приступов хронического панкреатита. В таких случаях назначается медикаментозное лечение и строгая диета, из-за чего ребенок может недополучить количество витаминов и элементов, необходимых для его жизнедеятельности.
Пациентки с панкреатитом должны регулярно наблюдаться у специалиста и планировать беременность в момент полной ремиссии заболевания. В период обострения панкреатита о зачатии ребенка лучше даже не думать по следующим причинам:
- Беременность – это двойная нагрузка на женский организм. За 9 месяцев у женщин обостряются все хронические заболевания, панкреатит, в том числе.
- Лекарственные препараты, которые используют для лечения панкреатита, категорически противопоказаны во время беременности и в период лактации.
Планировать беременность лучше с первичной консультации гинеколога и лечащего врача, которые назначат пройти анализы, отражающие готовность организма к вынашиванию малыша и родам. Заблаговременно подберите квалифицированных специалистов, опыт которых позволяет курировать беременных женщин с панкреатитом.
Обострение панкреатита имеет такие же признаки, как и токсикоз: рвота, тошнота, температура, боли в животе, поэтому ни в коем случае не стоит терпеть эти симптомы. При наличии хотя бы одного из них, необходимо обратиться к врачу и рассказать о своих проблемах.
Протекание беременности у женщин с панкреатитом зависит от количества обострений и их серьезности. Будущие мамы страдают от токсикоза в первый и второй триместр, однако остаток беременности проходит без осложнений. При крайне тяжелых приступах, если существует угроза жизни матери, применяется прерывание беременности.
Хронический панкреатит не является причиной назначения кесарева сечения, женщина в силах самостоятельно родить здорового малыша.
При хронической форме
Баклажаны способны оказывать на органы пищеварения раздражающее действие. Однако это вовсе не означает, что их нужно полностью убрать из меню. В овощах есть много полезных компонентов, которые улучшают работу пищеварительного тракта. Однако употреблять их при рецидивах хронического панкреатита запрещено.
При таком диагнозе продукт стоит кушать только во время ремиссии. Употреблять овощи в сыром виде запрещено. Перед употреблением их рекомендуется сварить или приготовить паровым способом.
Лучше всего комбинировать баклажаны с другими продуктами. Из них стоит готовить салаты, супы, гарниры. Чтобы избавиться от горечи, плоды следует очищать. Также устранить неприятный привкус поможет замачивание баклажанов в растворе соли.
Вводить баклажаны в рацион разрешается лишь через 20-40 дней после устранения болевых ощущений. Если вареные овощи вызывают нежелательные реакции, их можно тушить или запекать. Употреблять продукт следует небольшими порциями.
Если после употребления овощей возникают пищеварительные расстройства, от них придется отказаться. В отдельных случаях помогает уменьшение размера порции.
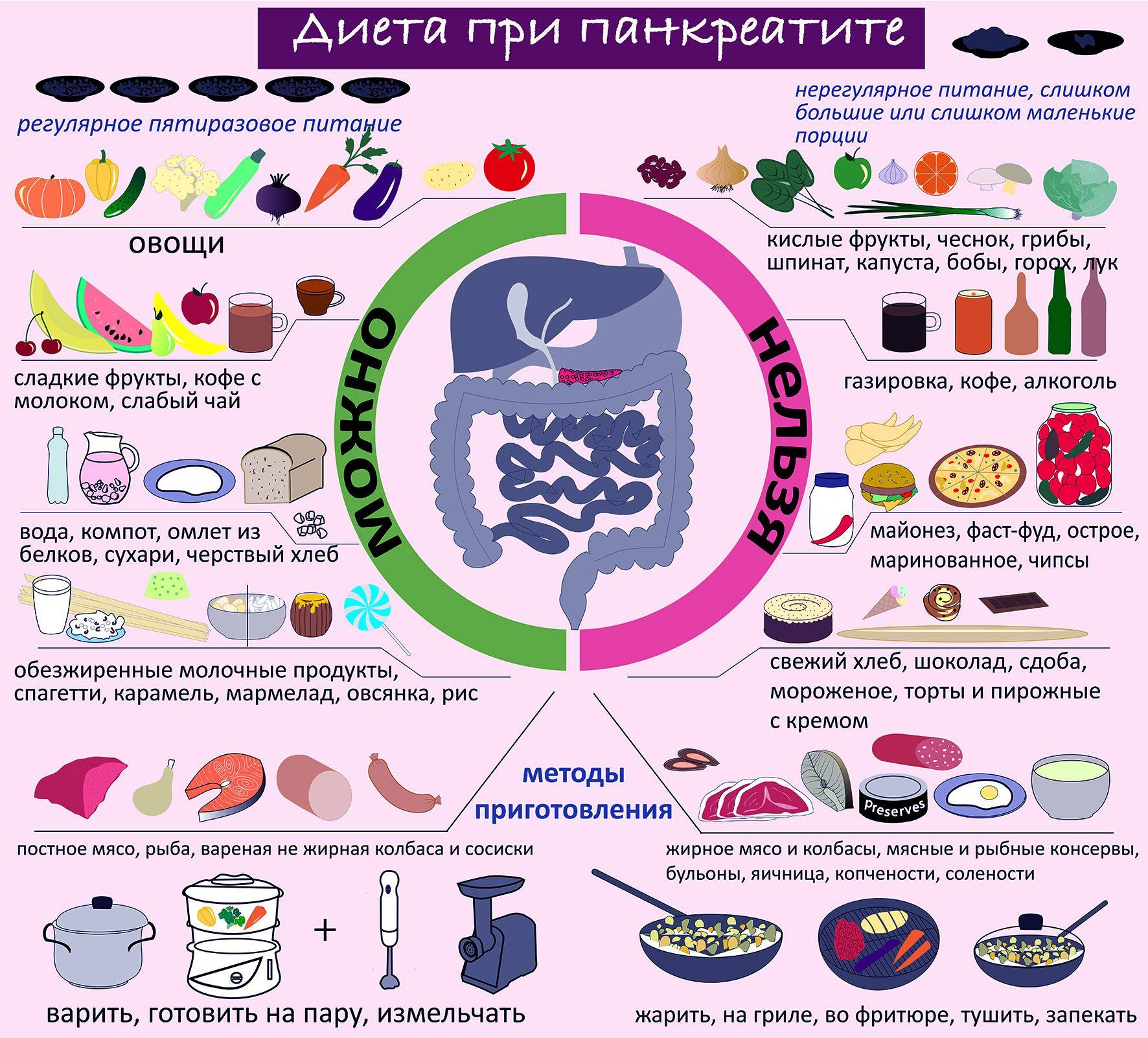
Когда назначается диета при панкреатите?
Рацион нужно менять сразу, как только был поставлен диагноз панкреатит
Особое внимание стоит уделить питанию во время обострения заболевания. Главное, обеспечить пациенту три главных принципа: голод, холод и покой
В период обострения нужно употреблять минеральную негазированную воду, разные отвары и некрепкие чаи. После того, как самый острый период прошел, постепенно ввести в рацион овощной бульон и овсяный отвар.
как правильно питаться при воспалении поджелудочной железы
На последующий период стоит сохранять дробное щадящее питание. Лучше придерживаться его от 6 до 12 месяцев. Именно этого времени достаточно для восстановления органа. К тому же, пациент уже привыкнет к новому образу питания, да и к жизни вообще. Диетические ограничения вне периода обострения не являются слишком строгими. Их достаточно просто придерживаться, а результат превзойдет все ожидания. Правильно подобранное питание поможет не только уменьшить количество и время приема препаратов, но и исключить необходимость операций.
Очень важно! Все лечебные мероприятия, вне зависимости от пола, возраста и степени тяжести должны быть согласованы с врачом. Только врач может оптимально подобрать препараты и расписать корректную диету
Ведь только он имеет правильное представление о состоянии панкреатической железы пациента на основе дополнительных исследований.
Если вам пришлось сесть на диету при панкреатите, придерживайтесь правилам питания, чтобы в дальнейшем не столкнуться с осложнениями.
2
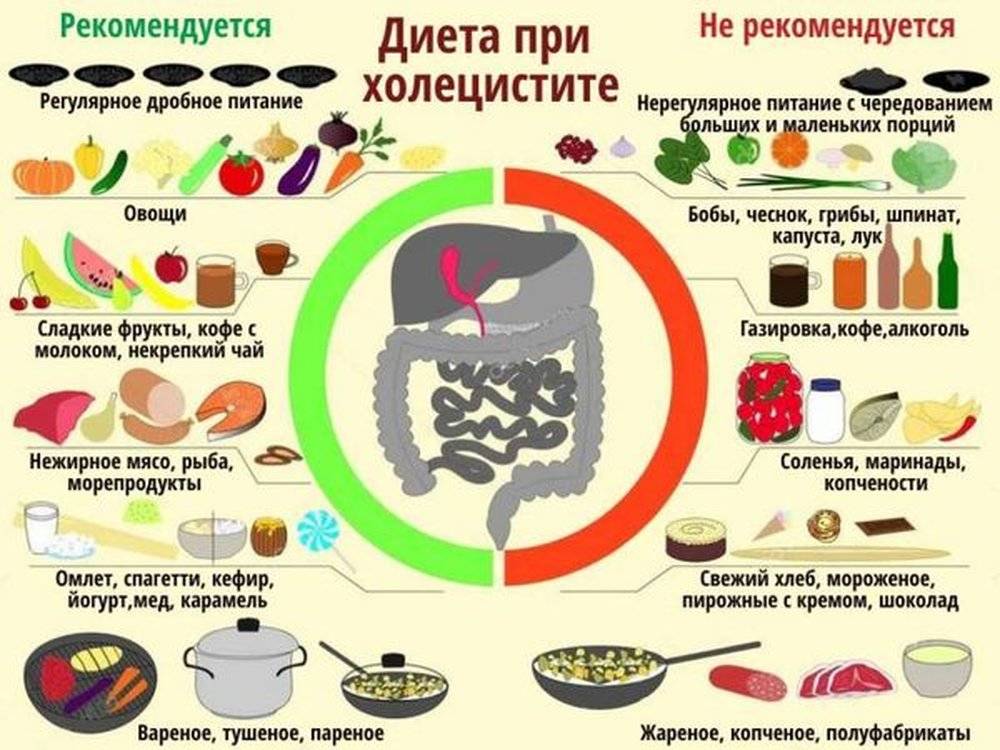
Стол номер 5
Пятый стол – система питания, которая состоит из списка блюд, режима, правил обработки продуктов. Может использоваться как у взрослых, так у детей. Основная его цель направлена на улучшение и восстановление работы печени и желчевыводящих путей. В связи с этим показаниями к назначению диеты №5 являются: хронический холецистит, цирроз печени (без декомпенсации), хронический гепатит, стеатоз печени. Помимо этого, ее прописывают на 14-17 день после удаления желчного пузыря. Также стол №5 может быть использован при не тяжелых явлениях токсикоза во время беременности.
Диета 5 применима только в случаях хронических заболеваний вне обострения и в периоды восстановления. Противопоказано назначении этого лечебного стола в период обострения заболеваний и при имеющихся осложнениях, а также при сопутствующим гастрите или язве.
Рацион прописывается на длительное время. Сначала его назначают примерно на неделю с постоянным наблюдением за пациентом. Если система питания переносится нормально, курс продлевают. Длительность лечебной программы питания чаще всего составляет полтора года и зависит от динамики течения заболевания. Также, предписанная диета №5 в течение этого периода может быть заменена или скорректирована.
Рацион питания, который предусматривает 5 стол чаще всего прописывается пациентам с нарушением функции печени и желчного пузыря. Такое питание улучшает функции этих органов, а также нормализует обмен веществ и процесс пищеварения. Программа благотворно влияет практически на все внутренние органы и может послужить профилактикой других заболеваний.
Основное терапевтическое влияние на печень, желчный пузырь и желчевыводящие пути обеспечивают три фактора щажения. То есть принимаемая пища должна быть щадящей по химическому составу и механической обработке. Также важна температура принимаемой еды.
Химический состав. Основная задача диеты №5 – обеспечить больному полноценное питание, при этом исключить те продукты питания, которые ухудшают работу печени и желчного пузыря. При гепатите, циррозе и холецистите запрещено употреблять пищу с высоким содержанием холестерина, жиров, эфирных масел
Важно следить, чтобы каждый день больной употреблял все необходимые компоненты: белки, углеводы, жиры в небольшом количестве. Соль ограничивают до 10 г в сутки
Стол №5 полностью сбалансирован, предполагает употребление 2500 ккал в сутки. Для беременных суточная калорийность должна быть не менее 2800 ккал.
Диета №5 требует соблюдение температурного режима употребляемой ищи в диапазоне от 20 до 60 градусов. Холодные и слишком горячие блюда нежелательны при заболеваниях печени желчных путей.
Механическая обработка – это измельчение пищи, которое необходимо для облегчения процесса пищеварения. Для пятого стола не обязательно все измельчать или перетирать, многое можно есть цельными кусочками. Овощи с большим содержанием клетчатки необходимо измельчить: мелко порезать, натереть на терке, вареные – перетереть через марлю. То же самое касается жилистого мяса.
Диетические блюда можно запекать, варить в молоке или воде, готовить на пару. Два раза в неделю можно съесть тушеное: овощное рагу, жаркое из измельченного мяса, диетический кокот. Запрещается есть жареное, так как такая еда содержит продукты окисления жиров, которые затрудняют выработку желчи, тем самым ухудшая работу печени. Есть нужно часто – минимум 5 раз в день, средними порциями.
Подробнее рассмотрим, из чего может состоять рацион для больного на пятой диете.
Диета при хронической форме заболевания
Любое хроническое заболевание на протяжении длительного времени может не беспокоить больного, однако наступают периоды, когда ремиссии сменяются острыми приступами. 50% обострений выпадает на так званое межсезонье «весна-осень». Причиной приступов становится нарушение диеты и употребление спиртных напитков. Алкоголь – главный враг для пациентов, страдающих от заболеваний поджелудочной железы.
Первые дни после острого болевого приступа больной голодает, разрешается пить только воду. В дальнейшем лечащий врач назначает специальную диету, обычно это Диета 1 (стол №1). Меню формируется преимущественно на белковых продуктах: нежирные виды мяса, рыба, творог 0% жирности и т.д. Питаться следует вареными и паровыми блюдами 8 раз в день. Объем одной порции – 250 г (одна горсть).
В периоды обострений легкой и средней тяжести пациентам рекомендовано пить отвар шиповника, но не более 50 мл в час.
Воспаление поджелудочной железы в большей степени провоцируют углеводы, их количество стоит снизить до минимума. За один раз можно употреблять 3 столовых ложки жидкой каши, овощного пюре или постного супа. Кушать нужно минимум 5 раз в день. В течение двух недель порции увеличиваются на 40 г. в день. Через пару недель размер одной порции составит 250 г.
Список продуктов разрешенных при хроническом панкреатите предусматривается диетой №1, №5п. Согласно рекомендациям врача, рацион пополняется новыми продуктами
При этом внимание следует уделять собственным ощущениям и реакциям организма. Первый болевой симптом является сигналом для отказа от «тяжелого продукта»
Примерное меню на день для больных хроническим панкреатитом:
| Завтрак | картофельное пюре |
| Перекус | обезжиренный творог |
| Обед | суп с овсяной крупой, чай с молоком |
| Ужин | белковый омлет |
| Поздний ужин | творожное суфле |
Диета при хроническом панкреатите помогает устранить обострение хронической формы заболевания.
Как проходит диагностика хронического панкреатита

Как правило, чтобы распознать признаки нарушения работы поджелудочной железы в первую очередь пациент проходит осмотр врача и ряд лабораторных анализов. Прежде всего, специалистом проводятся пальпация и перкуссия на предмет наличия определенных симптомов и синдромов:
- Болезненность при легком давлении на область над левой ключицей;
- Чувствительность и дискомфорт в области на 5-6 см выше и правее пупка;
- Болезненные ощущения в левом реберно-позвоночном угле;
- Гипотрофический признак Гротта – дефицит слоя подкожного жира в зоне проекции железы;
- Геморрагический симптом Тужилина, который проявляет себя в виде мелких темно-красных пятнышек над поджелудочной, а также в других частях живота, на спине.
После того, как один или несколько признаков панкреатита были выявлены, для уточнения диагноза назначают следующие виды лабораторной и функциональной диагностики:
- Общий и развернутый анализ крови, который отображает возникновение воспаления;
- Лабораторное исследование крови, позволяющий выявить маркеры нутритивного статуса;
- Копрограмма на фекальную эластазу и на паразитов;
- Ультразвуковое исследование (УЗИ) поджелудочной железы;
- Компьютерная томография (КТ) (более актуальна при диагностике осложнений заболевания).
Только комплексная диагностика может дать исчерпывающее представление о степени поражения органа, симптоматике и методах необходимого лечения.
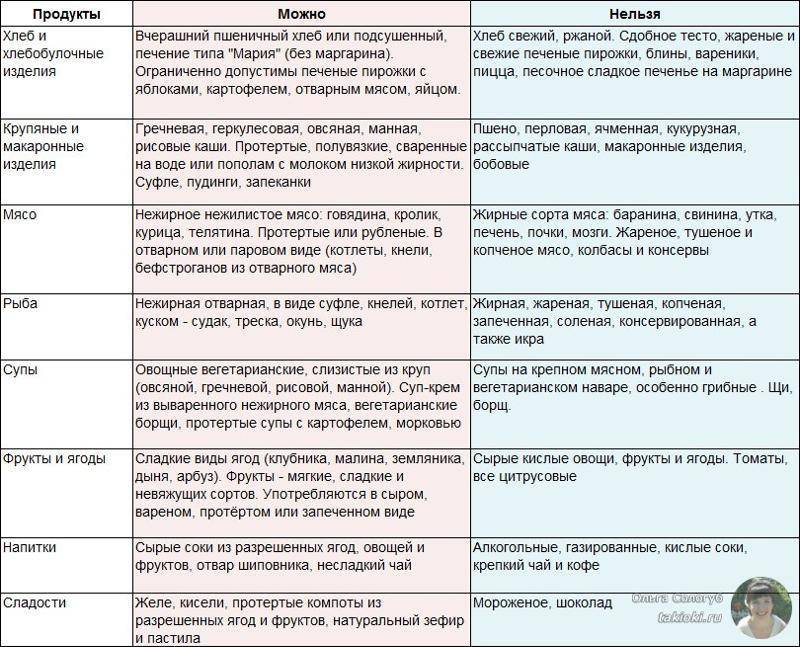
Панкреатит: что можно кушать?
В рацион должны входить:
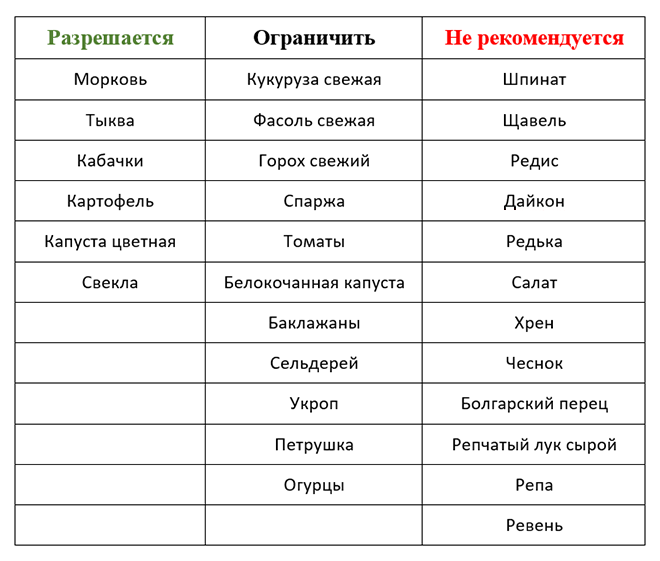
Овощи – свекла, брокколи, картошка, сельдерей, авокадо, морковка, кабачки, брюссельская капуста, огурцы, тыква.
- Нежирные сорта мяса – куриная грудка, индейка, телятина, кролик.
- Рыба – минтай, хек, треска, судак, окунь.
- Некоторые крупы – овсяная, манная, рисовая, гречневая.
- Некоторые фрукты – печеные груши и яблоки.
- Хлеб – разрешается в виде ржаных сухариков.
- Нежирные молочные продукты – 1%-ный творог, кефир, простокваша, легкие сыры.
Из напитков разрешены некоторые соки (тыквенный, морковный, абрикосовый), компоты, отвар шиповника, зеленый и травяной чай.
Тем, кто не мыслит свою жизнь без десертов, диета при панкреатитах разрешает некоторые полезные сладости. Можно делать фруктово-ягодные муссы и желе, пастилу, пюре. Также разрешается съесть немного зефира и несдобного печенья. Но все это едят в малых количествах.
Как видите, есть можно многое, и составить из разрешенных продуктов рацион – не проблема. Он вполне может быть полноценным и разнообразным, и даже вкусным. Приведем несколько примеров меню.
Что такое диета №5
Диетолог М.Певзнер разработал и апробировал специальную диету, которая помогает лечить больных панкреатитом. Десятилетиями Диета №5 эффективно помогает в борьбе с недугом.
В течение дня больной должен получать обычное количество белков, углеводов. Во время диеты резко сокращается количество блюд, содержащих жир. При этом соли становится меньше, в течение дня в организм не должно поступать больше 10 г.
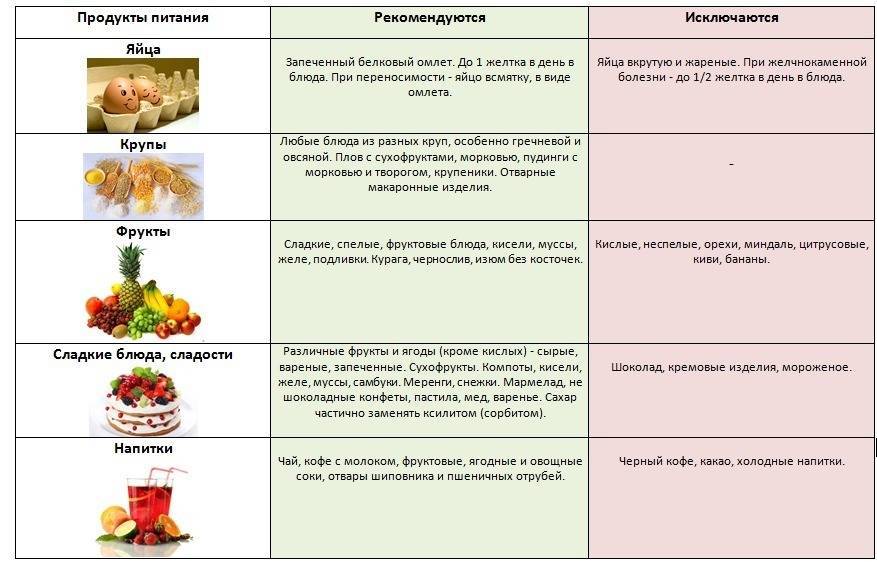
В период лечения следующие продукты запрещены:
- бобовые;
- с содержанием алкоголя;
- сдоба;
- мясо, птица, рыбы с большим процентом жира;
- приправы;
- шоколад.
Жареные блюда все запрещены. Хлеб только сухой, никакой свежей сдобы. В день допустимо только одно яйцо.

Диета №5 рекомендует включать в меню такие продукты:
- фрукты, с низким содержанием кислоты;
- суфле, пудинги, запеканки;
- чай заваривать некрепкий;
- соки;
- из шиповника готовить отвар;
- больше моркови, свеклы.
Диета, разработанная М.Певзнером, помогает многим, она освобождает от нагрузки больные органы.
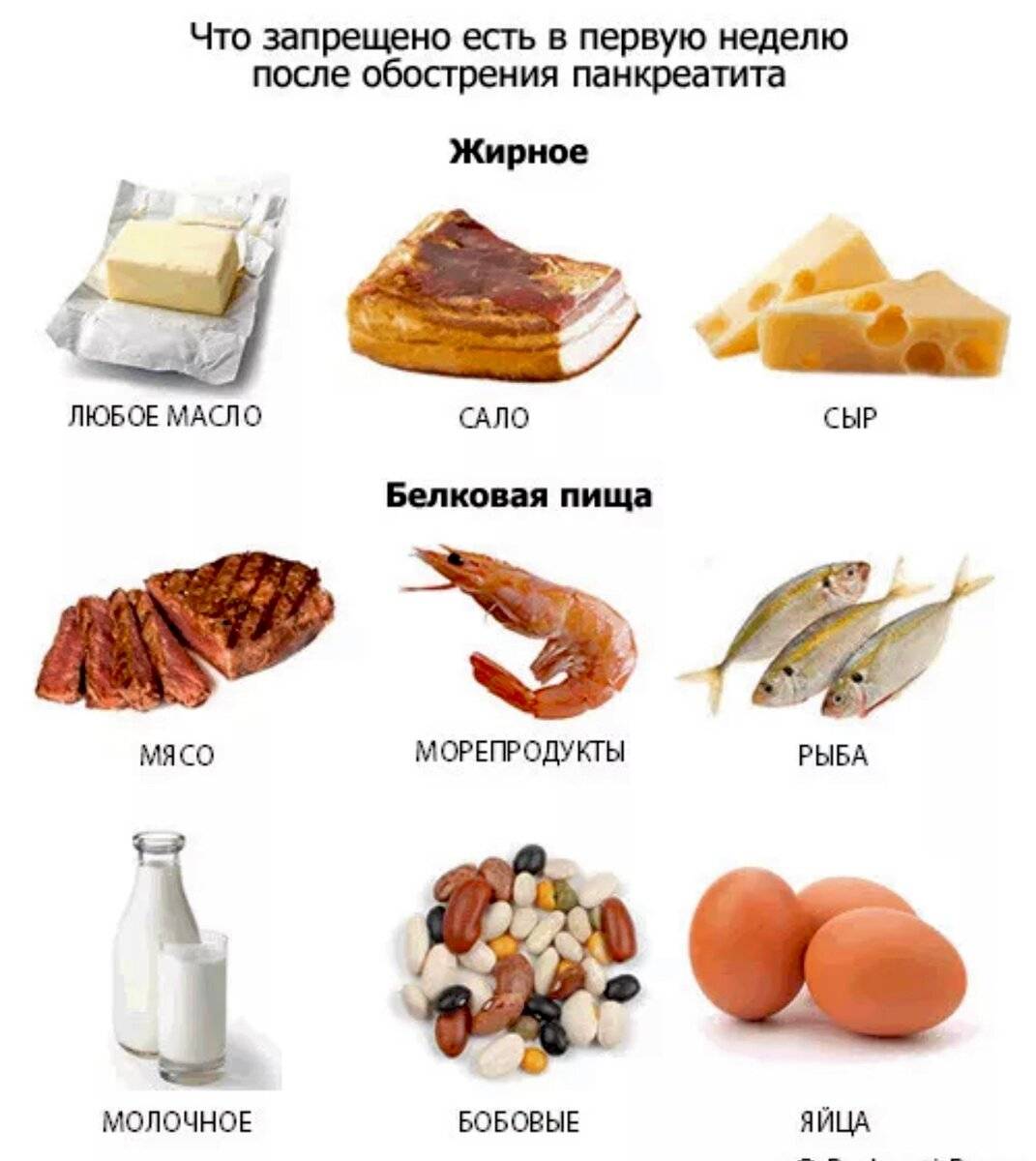
Что нельзя при панкреатите
В течение 3 суток после обострения болезни рекомендуется лечебное голодание. С 4-го дня пациент соблюдает стол №5 по Певзнеру, который показан также при остром и хроническом холецистите, камнях в желчном пузыре и циррозе печени. Без сбалансированного питания невозможно вылечить гастрит, сахарный диабет и другие заболевания желудочно-кишечного тракта.
При воспалении поджелудочной железы под запретом продукты, активизирующие секреторную функцию, а именно:
- сало, растительные масла;
- свежий хлеб, сдобные изделия;
- молочнокислые продукты из жирного молока;
- конфеты и прочие сладости;
- алкоголь;
- газированная вода, соки;
- соленья, маринады;
- насыщенные бульоны из жирных сортов мяса;
- из овощей лук, чеснок, перец чили;
- цитрусовые;
- кукуруза как свежая, так и консервированная;
- арбуз;
- дыня;
- орехи;
- имбирный корень;
- приправы;
- пшено.
Лечение хронического панкреатита
Четкого протокола для максимально результативного лечения хронического панкреатита современные доктора по-прежнему не выработали. Дело в том, что ткань поджелудочной железы плохо поддается регенерации, в отличие, например, от клеток печени. Поэтому в первую очередь специалисты призывают отказаться от вредных привычек. Во-первых, нужно отказаться от курения и алкоголя, поскольку они провоцируют тяжелое течение болезни и усиление болезненной симптоматики, которая значительно ухудшает качество жизни. Во-вторых, нужно питаться по щадящей диете. В нее входит отказ от продуктов, вызывающих увеличенную секрецию поджелудочной железы: жирной, соленой и жареной пищи, копченостей, острых блюд. Также под запрет попадают крепкий чай и кофе, шоколад, бульоны, грубая клетчатка (свежие овощи и фрукты).
В ходе лечения практикуется и лечебное голодание, которое тормозит выработку ферментов, оказывающих разрушающее действие на ткань органа. Стоит помнить, что пораженные клетки железистой ткани нельзя восстановить полностью, а заменить ферменты может только специальная замещающая терапия
Поэтому своему рациону и образу жизни, а также приему лекарственных препаратов, нацеленных на поддержку «пострадавшего» органа нужно уделять большое внимание
Медикаментозное лечение хронического панкреатита
Среди препаратов для лечения хронического панкреатита выделяют несколько групп:
- Спазмолитики и нестероидные противовоспалительные медикаменты, которые уменьшают спазм и борются с воспалительными процессами;
- Антибиотики, которые назначаются больным с инфекциями;
- Антисекреторные и панкреатические средства, которые помогают поддерживать нормальное функционирование ЖКТ, в том числе при патогенных изменениях тканей поджелудочной железы;
- Инсулиносодержащие лекарства, в случае если повреждены зоны, вырабатывающие гормон;
- Ферментные препараты, позволяющие компенсировать невозможность железы работать «на полную мощность».
- Пептиды для восстановления клеток поджелудочной железы(Панкрамин).
Все группы препаратов, кроме ферментных, применяются не на постоянной основе, а для устранения симптомов или курсами.
Хирургическое лечение хронического панкреатита
Когда заболевание запущено, а препараты для терапии хронического панкреатита уже не оказывают должного действия, применяются инвазивные методы лечения, в том числе оперативное вмешательство. Хирургическим путем удаляют орган целиком или его наиболее пораженные части, после чего обязательно применение ферментных препаратов, возмещающих гипофункцию поджелудочной железы. Показаниями к операции выступают:
- Полное разрушение ткани органа,
- Наличие опухолевых образований, некроза,
- Появление фиброза и свищей,
- Закупорка протоков камнями.
В каких количествах можно кушать баклажаны при панкреатите?
Сказать точно, в каких количествах модно кушать баклажаны при панкреатите, нельзя. Норма этого овоща в сутки индивидуальна для каждого и зависит от того, как именно организм человека переносит его. Организм некоторых больных адекватно реагирует на него и в больших количествах, а некоторым пациентам становится плохо даже после употребления небольшого количества баклажана. Поэтому здесь нужно сказать, что для определения суточной нормы этого овоща потребуется провести эксперимент. Для начала следует вводить его в рацион в очень маленьких количествах (не более 10-20 г). И если организм переносит его хорошо, можно постепенно увеличивать его содержание в блюдах.
 Готовить баклажаны можно по-разному, главное, делать это правильно!
Готовить баклажаны можно по-разному, главное, делать это правильно!
Следует отметить, что панкреатит, как и любое другое заболевание, может проявляться по-разному. И если у пациента он развивается в острой форме, потребуется полностью изменить свои взгляды на рацион
Очень важно устранить из него все продукты питания, которые провоцируют появление болевого приступа. И если после баклажана также отмечаются болезненные ощущения в проекции поджелудочной, его тоже потребуется исключить из рациона
И это касается не только баклажана, но и других овощей. Многие из них оказывают сильную нагрузку на поджелудочную железу, поэтому при составлении ежедневного меню следует обязательно учитывать все рекомендации, данные врачом.
Лечебный рацион
Список разрешенных продуктов достаточно широкий. Ограничения касаются только жирных, острых, соленых и квашенных продуктов питания, потому что такая еда усиливает секрецию пищеварительных соков поджелудочной железы и раздражает слизистую оболочку желудка. Ниже приведен список блюд, которые нужно ограничить или полностью исключить.
| Группа | Разрешено | Запрещено |
|---|---|---|
| Первое |
|
|
| Овощи |
|
|
| Мясо |
|
|
| Рыба и морепродукты |
|
|
| Мучное |
|
|
| Крупы |
|
|
| Молочная продукция |
|
|
| Яйца |
|
|
| Ягоды и фрукты |
|
|
| Десерты |
|
|
| Напитки |
|
|
Имея список допустимых блюд и продуктов, можно составлять лечебное питание. Рекомендуется составлять меню заранее, хотя бы на 2 дня вперед. Так можно будет запастись необходимыми продуктами и подобрать рецепты, а приготовление блюд займет меньше времени. Точное выполнение всех правил диеты обезопасит от обострения болезни и ускорит выздоровление.
Можно или нельзя?
Несомненно, баклажан является очень полезным овощем для человеческого организма и позволяет справляться с различными заболеваниями. Однако при наличии в поджелудочной железе воспалительных процессов этот овощ противопоказан к употреблению, и этому есть несколько причин.
Главная причина, по которой не рекомендуется употреблять в пищу баклажаны при панкреатите и холецистите, это повышенное содержание в этих овощах алкалоидов, аскорбиновой кислоты и фитонцидов. Казалось бы, в этом нет ничего особенного, но эти вещества активизируют проэнзимы в поджелудочной железе, что часто приводит к обострению воспалительных процессов
Поэтому кушать этот овощ следует очень осторожно, соблюдая все правила его приготовления
Вторая причина, по которой врачи советуют исключить баклажаны из рациона при развитии панкреатита, это повышенное содержание в них сахара. При возникновении воспалительных процессов в поджелудочной железе повреждаются ее клетки, выработка инсулина снижается. А так как в организме наблюдается дефицит этого вещества, большое поступление сахара может стать причиной повышения уровня глюкозы в крови. Это, в свою очередь, дает «команду» поджелудочной быстрее вырабатывать инсулин. В результате этого орган сильно перегружается и его функциональность снижается еще больше.
 Будьте осторожны! Баклажаны могут спровоцировать обострение панкреатита!
Будьте осторожны! Баклажаны могут спровоцировать обострение панкреатита!
Более того, в баклажанах находятся вещества, которые повышают отделение желчи, что становится причиной нарушения работы клапанного аппарата и ее проникновения в панкреатический сок. Это провоцирует появление частой отрыжки с привкусом горечи и различных расстройств со стороны пищеварительного тракта. А повышенное содержание клетчатки в баклажанах становится причиной возникновения диареи и метеоризма.
Но несмотря на то что этот овощ может стать причиной появления различных расстройств при панкреатите, это не говорит о том, что его следует вообще исключить из рациона. В нем содержится масса полезных веществ, которые помогают пищеварительной системе справляться со своими функциями. Однако употреблять баклажан при остром течении панкреатита и при обострении хронического категорически нельзя.
Кушать его разрешается только в период стойкой ремиссии. При этом употреблять его в сыром виде не стоит. Перед употреблением баклажан следует либо сварить, либо пропарить на пару. И лучше всего, если он будет сочетаться с другими овощами, разрешенными при этом недуге. Из баклажанов можно готовить различные супы, гарниры и салаты. Но перед этим его необходимо в обязательном порядке очистить от кожуры, в противном случае приготовленное блюдо будет горчить. Чтобы избавить его от горечи, многие специалисты советуют не только очищать баклажан от кожуры, но и замачивать его в подсоленной воде.
Вводить этот овощ в рацион рекомендуется не ранее чем через 4-6 недель после снятия болевого приступа. И если реакция организма на употребление отварного или приготовленного на пару баклажана будет нормальной, его можно готовить и другими способами, например, запекать или тушить. Однако кушать блюда с этим овощем можно небольшими порциями.
В тех случаях, когда после употребления баклажана у пациента отмечаются какие-либо расстройства со стороны пищеварительной системы, его следует исключить из рациона до полного выздоровления либо же снизить количество его употребления до минимума.
 Баклажаны отлично устраняют отеки, тем самым уменьшая нагрузку на органы мочевыделительной и сердечно-сосудистой системы
Баклажаны отлично устраняют отеки, тем самым уменьшая нагрузку на органы мочевыделительной и сердечно-сосудистой системы
Если же никаких отрицательных реакций организма на этот овощ не отмечается, его включение в ежедневный рацион вполне возможно. При этом он принесет немалую пользу:
- позволит укрепить миокард и предотвратить развитие инфаркта;
- нормализует сердечный ритм;
- улучшит работу мочевыделительной системы и избавит от отеков;
- устранит хронические запоры;
- выведет из организма мочевые кислоты;
- нормализует процесс кроветворения в организме.
Но учитывая то, что баклажаны имеют и полезные, и вредные свойства, прежде чем включать его в рацион, следует обязательно проконсультироваться с врачом.
Заключение
Тем, кто перенёс холецистэктомию, нужно принимать в пищу больше тех овощей, фруктов и других продуктов, которые содержат много витаминов, микро- и макроэлементов и клетчатки. Нельзя употреблять недоспелые или переспелые фрукты и ягоды, продукты слишком кислые и слишком сладкие
Самое важное – пища не должны быть слишком острой
Многие люди после операции страдают метеоризмом, поэтому категорически не рекомендуется включение в рацион питания любых овощей, фруктов, ягод и других продуктов, провоцирующих вздутие. Помните, что в наше время хирургическое вмешательство с удалением желчного пузыря – не приговор. Всего лишь необходимо теперь соблюдать определённую диету и более внимательно следить за здоровьем.
Стоит прочесть следующий материал:
- Узнать, как правильно составить диету при гепатите С, можно в статье по этой ссылке
- Какую выбрать диету при образовании камней в желчном, рассказывается на странице https://pe4en.net/diety/dieta-kotoraya-pomozhet-pri-kamnyakh-v-zhelchnom-puzyre.html
- Ознакомьтесь с правилами лечебной диеты от острого холецистита
Автор статьи: Уткина Светлана Владимировна
Гепатолог, Гастроэнтеролог, Диетолог
Светлана Владимировна принимает пациентов с заболеваниями печени и ЖКТ различной степени тяжести. Благодаря ее знаниями в диетологии, на основании диагностики проводит полный комплекс терапии внутрибрюшных органов.
Комментарии для сайта Cackle