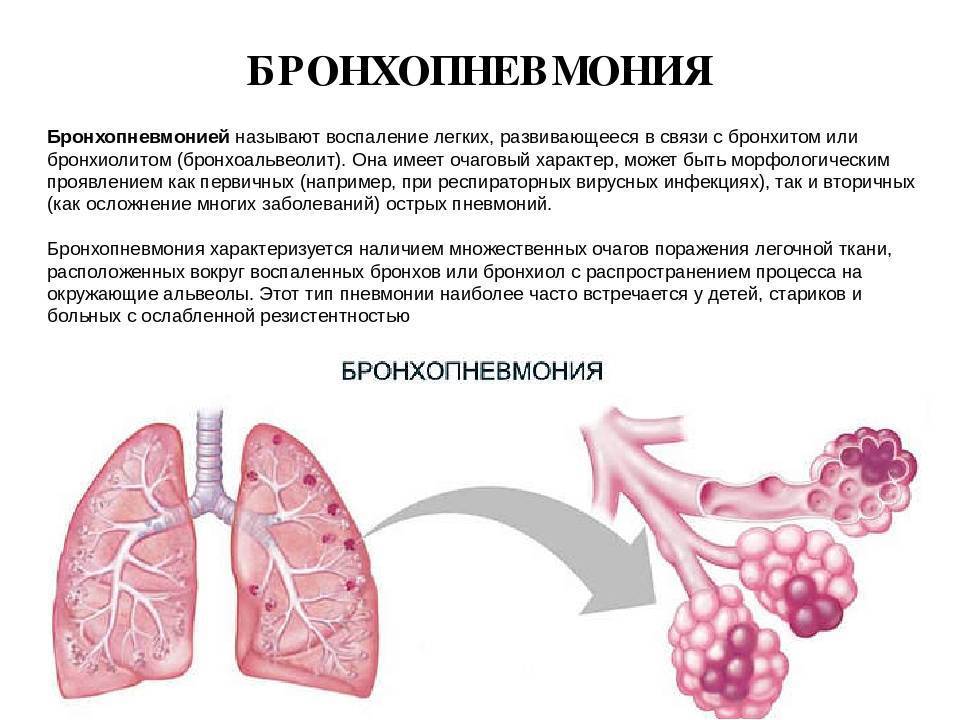
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
- КТ-0 —очаги воспаления и инфильтраты не выявлены, легкие «чистые»;
- КТ-1 —поражение легких до 25%;
- КТ-2 —поражение легких 25-50%;
- КТ-3 —поражение легких 50-75%;
- КТ-4 —поражение легких > 75%.
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
- Высокая температура (более 37,5°);
- Затрудненное дыхание, одышка;
- Кашель;
- Ощущение сдавливания в грудной клетке;
- Низкий уровень сатурации крови кислородом (менее 95%) по результатам пульсоксиметрии;
- Повышенная утомляемость, слабость.
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ)

Хирургическое лечение
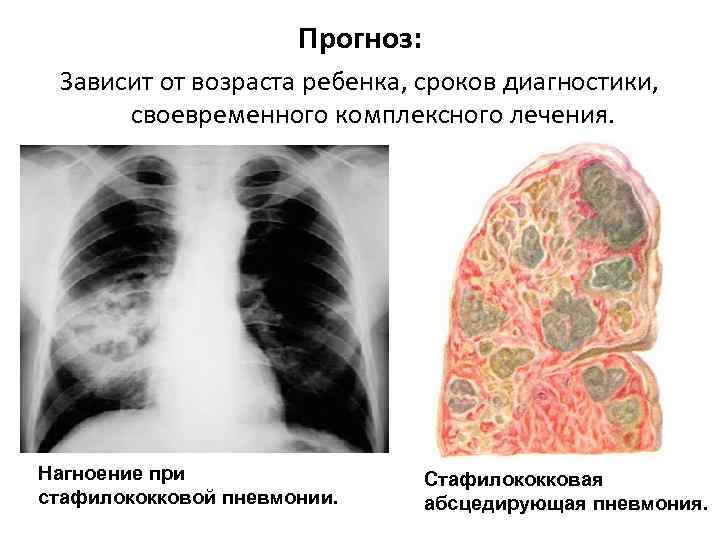
Хирургическое лечение называется буллэктомией. Если у человека выявлена гигантская булла — то это является показанием к хирургическому лечению. Небольшие размеры булл плохо поддаются хирургическому лечению, эффект от операции незначительный. Одышка редко уменьшается.
Буллы, не сопровождающиеся клинической симптоматикой (одышкой) или осложнениями (пневмоторакс, нагноение), удалять не рекомендуется.
Противопоказаниями к буллэктомии являются продолжающееся курение, тяжелые сердечно-сосудистые заболевания, диффузная эмфизема с малым сдавлением окружающей легочной ткани.
Показанием к хирургическому лечению могут быть рецидивирующие пневмотораксы на фоне буллезных изменений. В таком случае одномоментно проводят буллэктомию и плевродез.
Текст подготовил

Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Вирусная пневмония COVID-19
Все известные коронавирусы характеризуются стремительным (до 14 дней) развитием острой дыхательной недостаточности. Вирус быстро и агрессивно поражает легкие, вызывая не только обширный воспалительный процесс, но и сопутствующие осложнения: отек дыхательного органа, фиброз (рубцевание легких), острую сердечную недостаточность, миокардит.
Первый коронавирус типа B (SARS-CoV) был зарегистрирован в 2002 году, считается, что его первичные носители — подковоносые летучие мыши. В 2012 году мир охватила эпидемия коронавируса типа C MERS-CoV (ближневосточный респираторный синдром). Наконец в 2019 году случилась вспышка нового коронавируса типа B COVID-19 (или SARS-Cov2). Их объединяет то, что новые вирусы устойчивы, легко прикрепляются к паренхиме легких белковыми шипами и в короткий срок провоцируют обширное острое воспаление. Показатель летальных исходов — около 10%.
Однако не всегда причиной смерти от этих вирусов является пневмония. Например, если анамнез пациента осложнен атеросклерозом или миокардитом, вирус в первую очередь поражает сердечно-сосудистую систему. В целом семейство коронавирусов объединяет около 46 видов вирионов.
Подробнее о пневмонии, ассоциированной с COVID-19, в наше статьеЧто показывает КТ легких при коронавирусе?
Симптомы атипичной пневмонии и COVID-19
Что означает термин «атипичная пневмония»? Его используют, когда хотят подчеркнуть, что воспаление легких вызвано такими микроорганизмами или причинами, которые дают сложную и непредсказуемую клиническую картину. В этом случае наблюдается атипичное течение заболевания, возможны рецидивы и осложнения, которые потребуют длительной реабилитации.
К атипичной пневмонии относится воспаление легких, вызванное микоплазмой, хламидией. В этом случае, как и при COVID-19, у взрослых наблюдаются симптомы:
- Одышка и нехваток воздуха;
- Потеря обоняния;
- Сильный сухой кашель, который со временем переходит во влажный с отделяемым;
- Общее плохое самочувствие: даже температура 37 градусов переносится тяжело и держится долго;
- Боли в мышцах и суставах;
- Боли в грудной клетке.
Также как и в случае с обычной пневмонией, у некоторых наблюдается и бессимптомное течение заболевание. При коронавирусе у больного может быть насморк с потерей обоняния, при этом не бывает чихания (в отличие от простуды и гриппа).
Достоверно выявить или исключить пневмонию можно только с помощью компьютерной томографии легких. На томограмме легких видны очаги поражения дыхательных путей («матовые стекла»). Лабораторные анализы помогут выявить специфических возбудителей воспаления легких по ответной реакции иммунной системы.
Общие данные
Данные патологии делятся не три большие группы:
- Лейкозы – системные поражения кроветворения и периферических клеток крови. Они не имеют конкретной локализации опухолевого очага.
- Лимфомы – поражения лимфатической системы, при котором есть один или несколько патологических очагов, где обнаруживаются раковые лимфоцитарные клетки.
- Парапротеинемические гемобластозы.
Лейкозы вовлекают в процесс костный мозг, который при раке производит незрелые кроветворные клетки – бласты. При лимфомах поражаются лимфоузлы и некоторые из внутренних органов.
Длительное время патология может протекать скрыто, а симптомы гемобластозов похожи друг на друга, поэтому решающую роль в диагностике отводят цитогенетическим анализам.
Вполне возможно полное излечение при гемобластозах, в том числе за счет пересадки костного мозга, но для этого типа рака характерны рецидивы, возвращение всех симптомов болезни из-за повторных повреждений кроветворных клеток.
Полисегментарная вирусная пневмония
Если на КТ выявлено, что воспалительные очаги и инфильтраты присутствуют не в одном сегменте легкого, а в нескольких, такую пневмонию называют полисегментарной.
Подробнее о полисигментарной пневмонии
Легкие принято визуально делить на 21 сегмент — 11 с правой и 10 с левой стороны. Двусторонняя пневмония вирусного происхождения встречается наиболее часто. Например, «матовые стекла» при коронавирусной пневмонии обычно локализуются симметрично с обеих сторон вокруг бронхов или в боковых отделах легких. При пневмоцистной и гриппозной пневмонии они расположены с двух сторон диффузно.
Признаки пневмонии
Для наиболее распространенной вирусной пневмонии (вернее для «пневмоний») характерны следующие симптомы:
- Кашель любого характера: сухой, влажный, с мокротой, гнойным отделяемым, кровью.
- Температура — у больного может быть и жар (39-40 градусов), и слегка повышенная температура тела.
- Боль и дискомфорт в груди.
- Одышка и хрипы в груди, которые можно услышать при прослушивании легкого.
- Ощущение нехватки воздуха.
- Спутанность сознания.
- Упадок сил.
- Боль в горле.
- Боль в мышцах и суставах.
Важно! Пневмония может протекать абсолютно бессимптомно, а иногда наличие даже 1-2 признаков указывает на поражение легких
Этиология пневмонии
Пневмония относится к болезням полиэтиологическим, то есть имеющим не конкретную причину возникновения, а целый ряд их. Прежде всего причиной воспаления легких у овец, в первую очередь у молодняка, стоит считать нарушение условий содержания животных. Сюда можно отнести:
• сквозняки в помещениях;
• повышенную влажность при стойловом содержании;
• переохлаждение после намокания под дождем;
• несвоевременную стрижку и прочее.
• нарушение правил санитарии;
• несвоевременную уборку животноводческих помещений, в результате чего в воздухе резко повышается содержание вредных испарений;
• погрешности в кормлении, приводящие к обеднению рациона питательными веществами, витаминами, необходимыми элементами.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Инсулин Туджео – кто может его использовать и почему?
Инсулин Туджео – не что иное, как хорошо известный диабетикам Лантус, только гораздо более концентрированный. Это означает, что его можно вводить в меньшем объеме. Стандартно Лантус выпускается в концентрации 100 единиц на 1 мл, в случае Туджео концентрация составляет 300 единиц на 1 мл. Таким образом, можно сказать, что Туджео – это концентрированный Лантус.
Что это значит для пациентов? Во-первых, они могут вводить себе меньшие дозы базального инсулина. Для людей с сахарным диабетом 1-го типа это не имеет большого значения. Однако среди пациентов с ожирением, страдающих диабетом 2 типа и высокой инсулинорезистентностью, есть те, кому требуется более 100 единиц базального инсулина в день. В этом случае объем вводимой дозы имеет большое значение.
Меньшие дозы вызывают незначительное повреждение подкожной клетчатки. Более того, было обнаружено, что объем дозы также влияет на действие самого инсулина. Исследования, сравнивающие инсулины Туджео и Лантус, показали, что более концентрированная форма инсулина гларгин (активный ингредиент обоих препаратов) характеризуется большей стабильностью действия, несет меньший риск гипогликемии и меньший риск увеличения веса. Эти преимущества были особенно отмечены у пациентов с ожирением, получавших высокие дозы инсулина.
Подводя итог, можно сказать, что Туджео – это концентрированная форма инсулина гларгина, доступная в более низкой степени в Лантусе или в биоподобном инсулине Абасаглар. Это инсулин, который действует в течение 22-24 часов
Но важно следить за временем введения. Если пациент, который обычно вводит базальный инсулин в 9 часов вечера, забывает об инъекции и дает ее, например, с опозданием на три часа, у него, скорее всего, разовьется гипергликемия
Как лечить буллы в легких
Пациенту необходимо отказаться от курения и оставить работу на вредной производственной деятельности, иначе все лечебные мероприятия будут бессмысленны. В неосложненных случаях и на ранних стадиях эмфиземы (или буллезной болезни) лечение консервативное, комбинированное. Терапия назначается врачом-пульмонологом и может включать:
- Медикаменты (диуретики, бронхолитики, гормональные препараты);
- Особый курс ЛФК и дыхательной гимнастики;
- Регулярную кислородотерапия с применением кислородного концентратора.
- Регулярные диагностические мероприятия (КТ легких, спирометрия, консультация пульмонолога).
Положительным аспектом является то обстоятельство, что полный и пожизненный отказ от курения у большинства пациентов приостанавливает развитие буллезной эмфиземы, а применение кислородотерапии у серьезно больных пациентов может продлить жизнь на 5-10 лет.
Хирургическое лечение булл (эндоскопическое «сшивание») может быть показано при рецидивирующих пневмотораксах на фоне растущих полостей. Пациенту проводятся операции буллэктомия и плевродез. Однако абсолютный успех такого лечения не может быть гарантирован.
Текст подготовил

Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
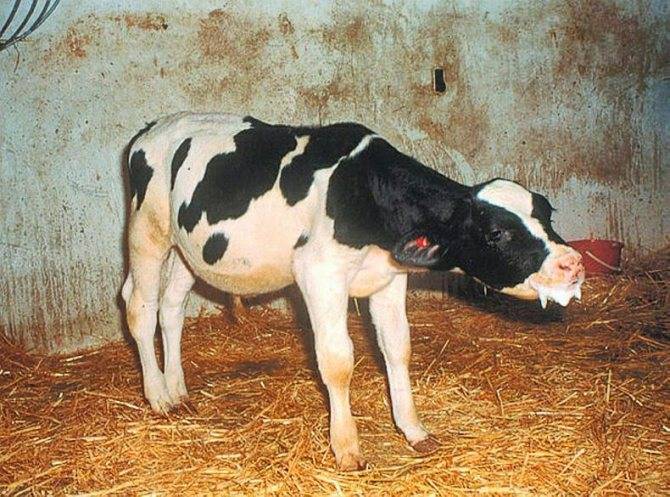
Патогенез
Прежде всего под действием неблагоприятных факторов происходит незначительный отек слизистой оболочки бронхов и усиление секреции слизистых желез. Образовавшаяся слизь служит хорошей питательной средой для развития патогенной микрофлоры. Сниженный иммунитет не в состоянии справиться с микробной агрессией. Развивающиеся микроорганизмы еще больше травмируют слизистую, усиливается приток крови к очагу воспаления, выход жидкой части крови за пределы сосудов приводит к еще большему количеству мокроты, образующейся в бронхах.
Как правило, пневмония у овец развивается по продолжению, то есть при переходе воспалительного процесса из бронхов в легкие. Микрофлора, проникнув в легочные альвеолы вызывает их воспаление, развивается собственно пневмония.
Нарушения тканевого газообмена, возникающие в результате затрудненного дыхания при бронхите, усугубляются с вовлечением в патологический процесс легких. Поражение легочной ткани приводит к выпадению части легкого из процесса насыщение крови кислородом, развивается кислородное голодание. Всасывание продуктов метаболизма болезнетворной микрофлоры приводит к интоксикации организма. Без своевременного и грамотного вмешательства исходом пневмония способна привести к летальному исходу.
Чтение рентгеновских снимков легких
Чтобы читать рентген-снимки легких, изучить следует структурные элементы грудной клетки: легочные поля, средостение и костный остов. При подготовке врачей-рентгенологов в Ленинградской школе профессора применяли практический подход и рекомендовали врачу на начальных этапах смотреть максимальное количество нормальных снимков легких. Затем они должны были на ощупь определить, какой анатомический элемент скелета у них в руках. Только через несколько месяцев можно было приступать к изучению рентгенологических синдромов. В ускоренном курсе обучения предлагаем изучить структурные составляющие рентгенограммы органов грудной клетки по схеме (см. рисунок).
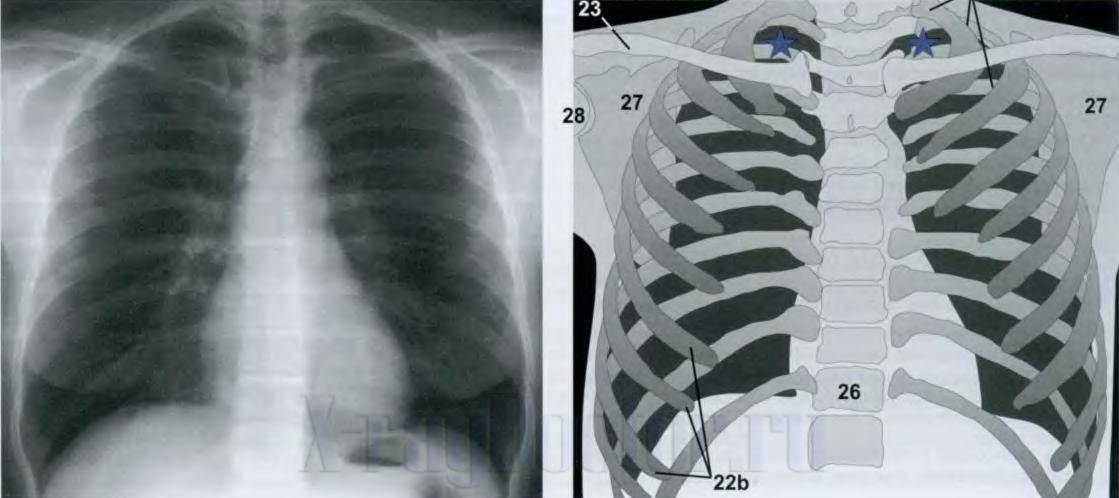 Схема чтения рентген-снимка легких и схематическая рентгеноанатомия (по Хоферу), где 23 – ключицы, 27 – лопатки, 26 – позвоночник, 22b – ребра. Темные участки справа и слева грудной клетки – легочные поля (в них при патологии появляются белые участки)
Схема чтения рентген-снимка легких и схематическая рентгеноанатомия (по Хоферу), где 23 – ключицы, 27 – лопатки, 26 – позвоночник, 22b – ребра. Темные участки справа и слева грудной клетки – легочные поля (в них при патологии появляются белые участки)
Как читать рентгеновские снимки позвоночника
На вышеприведенном рисунке под номером 26 изображен позвоночник. На рентгеновском снимке он представлен интенсивными тенями позвонков, между которыми светлые участки – межпозвонковые диски, которые имеют хрящевую структуру, поэтому не поглощают рентгеновские лучи. При патологических изменениях вертикальная ось может:
- отклоняться в сторону (сколиоз);
- «обрастать» костными шипами (спондилез);
- иметь уменьшенную высоту межпозвонковых щелей (остеохондроз).
При заболеваниях прослеживается также уменьшение интенсивности позвонков (остеопороз, гемангиома).
Какова допустимая доза облучения при медицинских исследованиях?
Сколько же раз можно делать флюорографию, рентген или КТ, чтобы не нанести вреда здоровью? Есть мнение, что все эти исследования безопасны. С другой стороны, они не проводятся у беременных и детей. Как разобраться, что есть правда, а что — миф?
Оказывается, допустимой дозы облучения для человека при проведении медицинской диагностики не существует даже в официальных документах Минздрава. Количество зивертов подлежит строгому учету только у работников рентгенкабинетов, которые изо дня в день облучаются за компанию с пациентами, несмотря на все меры защиты. Для них среднегодовая нагрузка не должна превышать 20 мЗв, в отдельные годы доза облучения может составить 50 мЗв, в виде исключения. Но даже превышение этого порога не говорит о том, что врач начнет светиться в темноте или у него вырастут рога из-за мутаций. Нет, 20–50 мЗв — это лишь граница, за которой повышается риск вредного воздействия радиации на человека. Опасности среднегодовых доз меньше этой величины не удалось подтвердить за многие годы наблюдений и исследований. В тоже время, чисто теоретически известно, что дети и беременные более уязвимы для рентгеновских лучей. Поэтому им рекомендуется избегать облучения на всякий случай, все исследования, связанные с рентгеновской радиацией, проводятся у них только по жизненным показаниям.
Опасная доза облучения
Доза, за пределами которой начинается лучевая болезнь — повреждение организма под действием радиации — составляет для человека от 3 Зв. Она более чем в 100 раз превышает допустимую среднегодовую для рентгенологов, а получить её обычному человеку при медицинской диагностике просто невозможно.
Есть приказ Министерства здравоохранения, в котором введены ограничения по дозе облучения для здоровых людей в ходе проведения профосмотров — это 1 мЗв в год. Сюда входят обычно такие виды диагностики как флюорография и маммография. Кроме того, сказано, что запрещается прибегать к рентгеновской диагностике для профилактики у беременных и детей, а также нельзя использовать в качестве профилактического исследования рентгеноскопию и сцинтиграфию, как наиболее «тяжелые» в плане облучения.
Количество рентгеновских снимков и томограмм должно быть ограничено принципом строгой разумности. То есть исследование необходимо лишь в тех случаях, когда отказ от него причинит больший вред, чем сама процедура. Например, при воспалении легких приходится делать рентгенограмму грудной клетки каждые 7–10 дней до полного выздоровления, чтобы отследить эффект от антибиотиков. Если речь идет о сложном переломе, то исследование могут повторять еще чаще, чтобы убедиться в правильном сопоставлении костных отломков и образовании костной мозоли и т. д.
Есть ли польза от радиации?
Известно, что в номе на человека действует естественный радиационный фон. Это, прежде всего, энергия солнца, а также излучение от недр земли, архитектурных построек и других объектов. Полное исключение действия ионизирующей радиации на живые организмы приводит к замедлению клеточного деления и раннему старению. И наоборот, малые дозы радиации оказывают общеукрепляющее и лечебное действие. На этом основан эффект известной курортной процедуры — радоновых ванн.
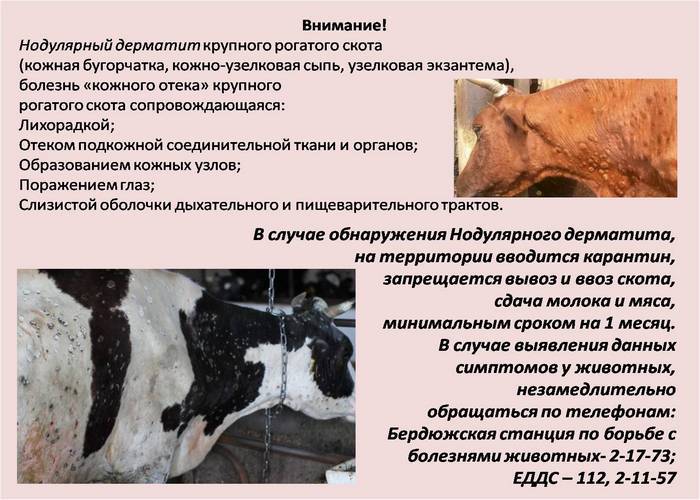
Контагиозная плевропневмония КРС
Контагиозная плевропневмония крупного рогатого скота — повальное воспаление легких, (Pleuropneumonia contagiosa bovum)
Впервые болезнь описал Буржеля в 1765 г., инфекционную природу установил Хаберст (1792). Возбудителя открыли и описали Нокар и Ру(1898).
Возбудитель: Mycoplasma mycoides var . mycoides , относится к роду Mycoplasma, классу Mollicutes, полиморфный, имеет кокковую, диплококковую, нитевидную, ветвящуюся и звездчатую формы. При посевах на питательные среды с гемоглобином изменяет красноватый цвет среды на зеленый. Высушивание, солнечный свет убивает возбудителя через 5 ч; в замороженных кусках пораженного легкого сохраняется до 3 мес и даже до года.
Эпизоотология. Течение и симптомы. Восприимчивы в естественных условиях крупный рогатый скот, в том числе буйволы, яки, бизоны, зебу.
Источник возбудителя — больные животные.
Инкубационный период: 2—4 недели.
Различают сверхострое, острое, подострое и хроническое течение, а также атипичную форму болезни.
При сверхостром течении: повышение температуры до 42°С, диарея, затрудненное дыхание, животные погибают на 2-8 сутки.
Острое течение: кашель, повышение температуры до 42°С, двустороннее истечение из носовой полости, на нижней поверхности грудной клетки и конечностях появляются отеки; иногда отмечают запор, понос. Процесс может принимать подострое или хроническое течение.
При подостром течении: кашель, диарея, лихорадка.
Хроническое течение характеризуется исхуданием, кашлем, расстройством желудочно-кишечного тракта. Перкуссией и аускультацией устанавливают наличие секвестров в легких. Во время кашля выделяются гнойные хлопья.
Патологоанатомические изменения. Основные изменения обнаруживают в грудной полости. Чаще всего поражается одно легкое. Процесс обычно локализуется в задних и средних долях. Пораженные участки выступают над поверхностью. Они плотны на ощупь. При разрезе обнаруживают участки разной степени гепатизации, легкие пронизаны широкими соединительнотканными тяжами, чаще красновато-желтого цвета, видны расширенные лимфатические сосуды («мраморность» легких), поражение плевры, в грудной полости экссудат с примесью фибрина, увеличение лимфоузлов грудной полости, их отечность, саловидность на разрезе, наличие мелких очажков некроза.
Диагностика. В лабораторию направляют легкие, лимфоузлы грудной полости, экссудат. Проводят РСК, РА, РДП и РИГА, бактериологическое исследование.
Дифференциальная диагностика. Предусматривают исключение па-стереллеза, туберкулеза, крупозной пневмонии незаразного происхождения.
Пастереллез протекает остро; наблюдают явления геморрагического диатеза. Бактериологическое исследование позволяет быстро и безошибочно установить возбудителя.
Туберкулез диагностируют на основании внутрикожной аллергической пробы, выделения возбудителя из пат. материала.
Крупозная пневмония незаразного происхождения характеризуется спорадичностью, более острым течением, отсутствием секвестров.
Профилактика и лечение. Больных животных не лечат — на убой. Для иммунизации используют живую культуру М. mycoides , которую вводят подкожно на внутренней поверхности кончика хвоста.
Ветеринарно-санитарная экспертиза. В сыром виде туши не выпускают. Туши и непораженные органы больных животных варят или перерабатывают на вареные и варено-копченые колбасы. Измененные органы направляют на техническую утилизацию. Кишки после засолки используют на общих основаниях. Шкуры, снятые с крупного рогатого скота, больного повальным воспалением легких, дезинфицируют.
Для дезинфекции помещений применяют 2%-ный раствор едкого натра (70-80°С), раствор хлорной извести с 2% активного хлора, 1%-ный раствор формалина. Экспозиция 1 ч.
Печать
4872